Erkrankungen des Bewegungsapparates beunruhigen von Jahr zu Jahr mehr Menschen und ihre Entwicklung im frühen Alter wird zunehmend beobachtet. Dies wird nicht nur durch eine Änderung des Lebensstils erleichtert, sondern auch durch eine Zunahme der Verletzungen, die weitgehend miteinander verbunden sind. Eine der häufigsten Pathologien des Bewegungsapparates ist die Arthrose des Hüftgelenks, die durch das Auftreten fortschreitender Schmerzen und Bewegungseinschränkungen gekennzeichnet ist. Letztendlich kann die Krankheit zu einer vollständigen Gelenkimmobilität und Behinderung führen. Um das Auftreten solcher unerwünschter Folgen zu vermeiden, ist es wichtig, so schnell wie möglich mit der Behandlung der Arthrose zu beginnen. Und wenn es in frühen Entwicklungsstadien mit konservativen Methoden gestoppt werden kann, ist es bei starken Veränderungen möglich, die Funktionen des Hüftgelenks wiederherzustellen und quälende Schmerzen nur mit Hilfe einer High-Tech-Operation zu beseitigen.
Was ist Arthrose des Hüftgelenks?
Arthrose des Hüftgelenks ist eine chronisch degenerativ-dystrophische Erkrankung, bei der es zu einer fortschreitenden Zerstörung des Hüftgelenks kommt. Gleichzeitig werden alle seine Komponenten allmählich in den pathologischen Prozess einbezogen, aber der hyaline Knorpel ist besonders betroffen, was zu einer Verengung des Gelenkspalts und einer Deformation seiner anderen Komponenten führt. Meistens treten die krankhaften Veränderungen nur in einem Hüftgelenk auf, es können aber auch beide gleichzeitig betroffen sein.
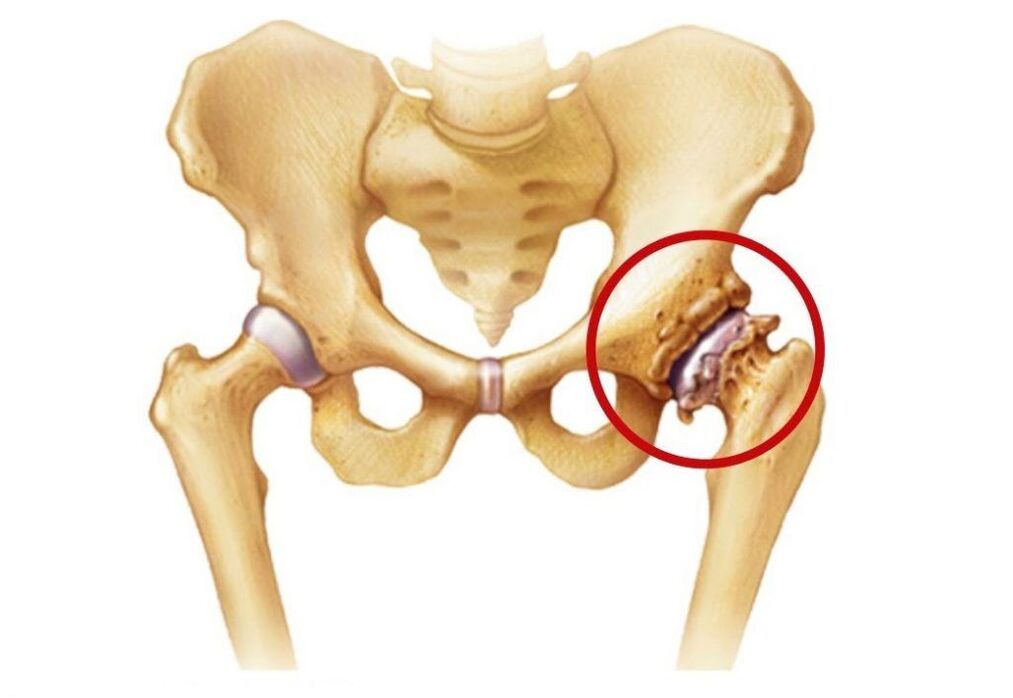
Die Hüftgelenke sind die größten im menschlichen Körper und tragen tagsüber die größte Belastung. Diese bestehen jeweils aus dem Oberschenkelkopf und dem Acetabulum, einer schalenförmigen Vertiefung im Becken. Beide Oberflächen sind mit glattem, mäßig elastischem hyalinem Knorpel bedeckt. Er sorgt für die Leichtgängigkeit und das ungehinderte Gleiten des Hüftkopfes in einer natürlichen Vertiefung und ermöglicht so Bewegungen in mehreren Ebenen.
Die Bewegung des Hüftgelenks wird durch eine Gruppe von Muskeln gewährleistet, die durch Faszien mit ihm verbunden sind. Es ist auch von Bändern umgeben, deren Aufgabe es ist, seine Beweglichkeit innerhalb physiologischer Grenzen zu begrenzen und die Stabilität seiner Position zu gewährleisten.
Das gesamte Gelenk ist von einer Gelenkkapsel umgeben, die von einer Synovialmembran bedeckt ist. Seine Hauptaufgabe ist die Synthese von Synovialflüssigkeit, die die angrenzenden Teile des Hüftgelenks schmiert und gleichzeitig als Nährstoffträger für dieses dient. Aus der Synovialflüssigkeit erhält der hyaline Knorpel, der den Femurkopf und die Oberfläche des Acetabulums auskleidet, ständig Komponenten für die Bildung neuer Zellen, dh für die Regeneration. Das ist für dieses Knorpelgebilde extrem wichtig, da es sich bei jeder Bewegung der Hüfte abnutzt, aber normalerweise sofort ersetzt wird. Bei Verletzungen oder unter dem Einfluss anderer Faktoren geschieht dies jedoch nicht, was zur Entwicklung einer Arthrose des Hüftgelenks führt, dh zur Ausdünnung und Zerstörung seines hyaline Knorpels.
Infolgedessen bilden sich auf ideal glattem Knorpel deformierte Bereiche, die mit fortschreitender Pathologie zunehmen. Beim Tragen werden die Oberflächen der Knochen, die das Gelenk bilden, freigelegt. Wenn sie in Kontakt kommen, gibt es ein charakteristisches Knacken und starke Schmerzen. Dadurch bilden sich Osteophyten und im Endstadium der Entwicklung verschmilzt der Hüftkopf vollständig mit der Hüftpfanne, wodurch jegliche Bewegung im Hüftgelenk unmöglich wird.
Gleichzeitig kann eine Arthrose des Hüftgelenks die Entwicklung verschiedener entzündlicher Prozesse innerhalb des Gelenks hervorrufen, darunter:
- Schleimbeutelentzündung - Entzündung des Synovialbeutels;
- Tendovaginitis - ein entzündlicher Prozess in der Scheide der Sehnenscheide der Muskeln;
- Tunnelsyndrom - Kompression der Nerven, die entlang des eingeklemmten Nervs ausstrahlende Schmerzen verursacht.
Die Gründe
Eine der häufigsten Ursachen für die Entwicklung einer Arthrose des Hüftgelenks sind mechanische Schäden, nicht nur direkte Verletzungen, sondern auch Mikroschäden, die durch die zerstörerische Wirkung übermäßiger Belastungen verursacht werden. Eine der häufigsten Ursachen für die Entstehung der Krankheit ist eine Fraktur des Schenkelhalses.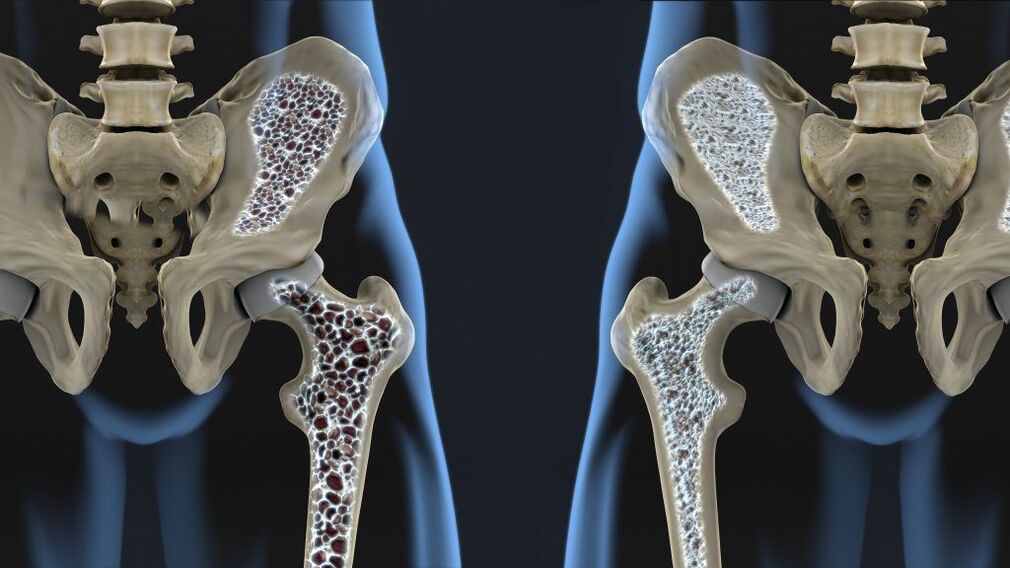 Er tritt in einem Winkel von 120° aus dem Femur aus und verbindet ihn mit dem Kopf. Das Vorhandensein von Osteoporose erhöht die Wahrscheinlichkeit, einen Hüftbruch zu erleiden, erheblich, aber diese Art von Verletzung kann auch das Ergebnis eines Verkehrsunfalls, eines Sturzes aus großer Höhe, eines Aufpralls usw. sein.
Er tritt in einem Winkel von 120° aus dem Femur aus und verbindet ihn mit dem Kopf. Das Vorhandensein von Osteoporose erhöht die Wahrscheinlichkeit, einen Hüftbruch zu erleiden, erheblich, aber diese Art von Verletzung kann auch das Ergebnis eines Verkehrsunfalls, eines Sturzes aus großer Höhe, eines Aufpralls usw. sein.
Eine Fraktur des Schenkelhalses kann mit einer aseptischen Nekrose des Femurkopfes einhergehen, die zum Auslöser für die Entwicklung degenerativ-dystrophischer Veränderungen im Gelenk wird. Das Vorhandensein von Dysplasie oder Subluxation des Hüftgelenks, Risse seiner Bänder, transkondyläre Frakturen oder Frakturen des Acetabulums schaffen ebenfalls günstige Bedingungen für die Schädigung seiner Strukturen. In solchen Situationen wird eine posttraumatische Arthrose des Hüftgelenks diagnostiziert.
Posttraumatische Hüftarthrose tritt häufig bei professionellen Gewicht- und Leichthebern, Fallschirmspringern, Loadern und Eiskunstläufern auf.
Die Entwicklung einer Arthrose des Hüftgelenks nach einer Verletzung ist auf eine Verletzung der Kongruenz (Vergleichbarkeit) der Gelenkflächen, eine Abnahme der Qualität der Blutversorgung der Gelenkkomponenten und eine längere Ruhigstellung zurückzuführen. Infolge längerer Immobilität kommt es nicht nur zu einer Beeinträchtigung der Durchblutung im fixierten Bereich, sondern auch zu einer Verkürzung der Muskeln, einer Abnahme ihres Tonus. Die Wahrscheinlichkeit einer posttraumatischen Arthrose ist signifikant erhöht, wenn eine unsachgemäße Situation oder eine vorzeitige Behandlung durchgeführt wird, was zur Erhaltung von Defekten unterschiedlicher Schwere führt. Auch die Risiken ihrer Entstehung steigen bei zu früher Belastung des Gelenks und unzureichender, auch zu intensiver Bewegungstherapie, die spät beginnt oder umgekehrt früh.
Manchmal tritt die Krankheit nach chirurgischen Eingriffen am Hüftgelenk aufgrund von Narbenbildung und zusätzlicher Gewebeverletzung auf. In einigen Fällen ist eine Operation jedoch die einzige Möglichkeit, die Folgen der Verletzung zu beseitigen.
Auch Überbelastungen können zu Veränderungen im Hüftgelenk führen, da sie zu Mikrotraumen führen. Regelmäßige Gewebeschädigung aktiviert den Teilungsprozess von Chondrozyten (Knorpelgewebezellen). Damit einher geht eine Steigerung der Intensität der Produktion von Zytokinen, die normalerweise in geringen Mengen produziert werden. Zytokine sind Entzündungsmediatoren, insbesondere das Zytokin IL-1 führt zur Synthese spezifischer Enzyme, die den hyalinen Knorpel des Hüftgelenks zerstören.
Außerdem können hohe Belastungen Mikrofrakturen der subchondralen Platte verursachen. Dies führt zu ihrer allmählichen Verdichtung und zur Bildung von Knochenwucherungen an der Oberfläche, den sogenannten Osteophyten. Sie können scharfe Kanten haben und das Gelenk weiter schädigen sowie umliegendes Gewebe verletzen.
Die subchondrale Platte ist der äußerste Teil des Knochens, der in direktem Kontakt mit dem hyalinen Knorpel steht.
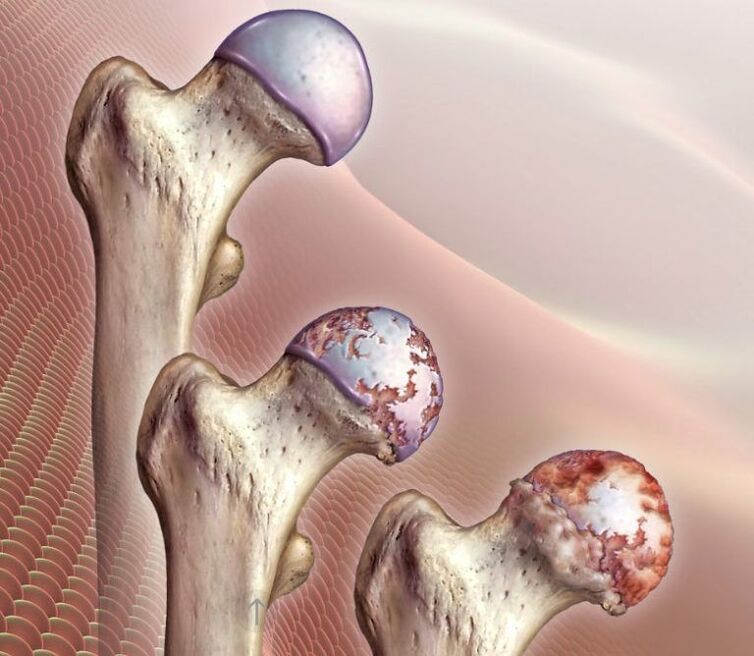
In einigen Fällen ist es nicht möglich, genau zu bestimmen, was die Entwicklung degenerativer dystrophischer Veränderungen im hyaline Knorpel des Femurkopfes und Acetabulums verursacht hat. In solchen Situationen wird eine idiopathische oder primäre Arthrose des Hüftgelenks diagnostiziert.
Heute wurde festgestellt, dass die Tendenz zur Entwicklung erblich sein kann, dh das Vorhandensein dieser Pathologie bei nahen Verwandten erhöht die Wahrscheinlichkeit, eine Arthrose des Hüftgelenks zu entwickeln, erheblich. Vermutlich hat es eine polygene Vererbung, das heißt, seine Entwicklung hängt vom Vorhandensein vieler Gene ab. Jeder von ihnen schafft individuell milde Voraussetzungen für die Entwicklung der Krankheit, aber in Kombination wird es zu einer Frage der Zeit, insbesondere bei sitzender Lebensweise und Fettleibigkeit oder umgekehrt - harter körperlicher Arbeit.
Es gibt eine Theorie, dass Arthrose der Hüftgelenke das Ergebnis einer angeborenen oder erworbenen Mutation des Typ-II-Prokollagengens ist.
Es gibt auch eine sekundäre Arthrose des Hüftgelenks, die sich vor dem Hintergrund des Vorhandenseins von Begleiterkrankungen und altersbedingten Veränderungen entwickelt.
Symptome
Die Krankheit ist durch das Auftreten von Schmerzen, eingeschränkter Beweglichkeit und Kontraktion im Hüftgelenk gekennzeichnet, deren Schweregrad direkt vom Grad der Vernachlässigung pathologischer Veränderungen abhängt. Im Endstadium der Entwicklung ist eine Verkürzung des betroffenen Beins und eine vollständige Bewegungsunfähigkeit des Hüftgelenks zu beobachten, was auf die vollständige Verschmelzung der es bildenden knöchernen Strukturen zurückzuführen ist.
Anfänglich kann die Krankheit ohne ausgeprägte Anzeichen fortschreiten und kurzzeitig leichte Schmerzen verursachen. Sie treten in der Regel nach körperlicher Anstrengung auf, insbesondere beim Gehen, Tragen schwerer Lasten, Hocken, Bücken. Aber wenn die degenerativ-dystrophischen Veränderungen im Gelenk fortschreiten, verstärken sich die Schmerzen. Im Laufe der Zeit werden sie nicht nur intensiver, sondern halten auch länger an, und auch die Zeitspanne zwischen dem Beginn der körperlichen Aktivität und ihrem Auftreten wird verkürzt. Gleichzeitig kann Ruhe, selbst eine lange, keine Linderung bringen. Anschließend können Schmerzen eine Person auch bei längerer Unbeweglichkeit des Hüftgelenks, beispielsweise nach einer Nachtruhe, quälen.
Wenn intraartikuläre Strukturen auf benachbarte Nerven treffen, können Schmerzen in die Leiste, das Gesäß, den Oberschenkel und das Knie ausstrahlen. Sie neigen jedoch dazu, sich bei Unterkühlung zu verstärken. Im letzten Stadium der Krankheitsentwicklung werden die Schmerzen unerträglich. Dies führt zu einem unbewussten Wunsch, das Bein zu bemitleiden und es weniger zu belasten, was zu Lahmheit führt.
Ein weiteres Symptom der Arthrose des Hüftgelenks ist die eingeschränkte Bewegungsfreiheit. In den meisten Fällen besteht eine Einschränkung in der Fähigkeit, das Bein nach innen und außen zu drehen, um das am Knie gebeugte Bein zur Brust zu heben. Mit der Zeit tritt die sogenannte Morgensteifigkeit auf, die verschwindet, nachdem der Patient "divergiert". Anschließend ist eine ausgleichende Beckenverkrümmung möglich, die zu einer Gangänderung führt. In Zukunft verlieren Patienten vollständig die Fähigkeit, bestimmte Bewegungen mit dem betroffenen Bein auszuführen.
Entsteht gleichzeitig eine Arthrose beider Hüftgelenke, wird die Entwicklung des sogenannten Watschelgangs mit zurückgezogenem Becken und nach vorne abgelenktem Körper beobachtet.
All dies kann mit der Bildung von Ödemen im Hüftgelenk einhergehen. Aber bei Übergewicht können sie unbemerkt bleiben.
Oft kommt es bei Bewegungen, insbesondere bei Streckmuskeln, zu einem Knirschen im betroffenen Gelenk. Sie ist eine Folge der Freilegung der knöchernen Oberflächen von Femurkopf und Acetabulum und deren Reibung aneinander. In diesem Fall kommt es zu einem starken Schmerzanstieg.
Auch bei Arthrose des Hüftgelenks können schmerzhafte Krämpfe der Oberschenkelmuskulatur auftreten. Bei extrem fortgeschrittenen degenerativ-dystrophischen Erkrankungen, wenn der Gelenkspalt fast vollständig verschwindet und der Femurkopf abzuflachen beginnt, wird eine Verkürzung der betroffenen Extremität um 1 cm oder mehr beobachtet.
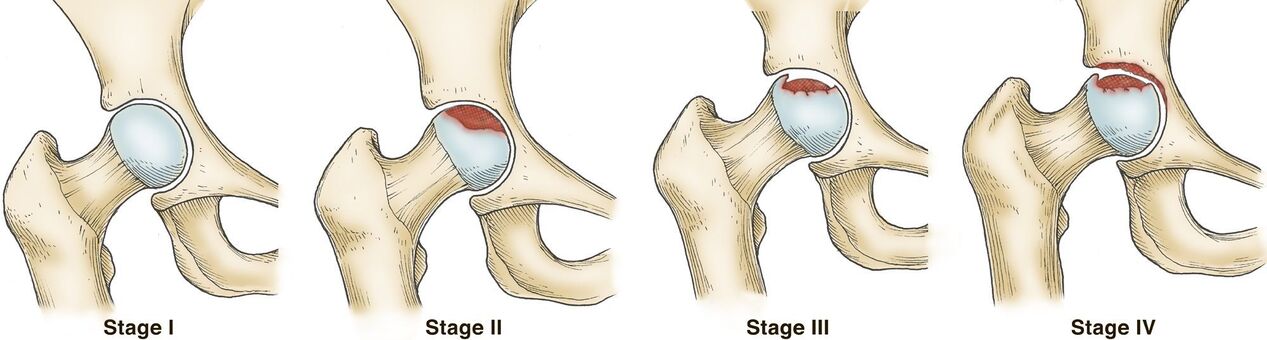
Im Allgemeinen gibt es 3 Grade der Arthrose des Hüftgelenks:
- Grad 1 - Der Gelenkspalt des Hüftgelenks ist verengt und die Ränder der knöchernen Strukturen sind leicht spitz, was auf eine beginnende Osteophytenbildung hinweist. Klinisch besteht ein wenig ausgeprägtes Schmerzsyndrom und einige Bewegungseinschränkungen.
- Grad 2: Der Gelenkspalt ist um mehr als 50 %, aber weniger als 60 % verengt. Es werden wichtige Osteophyten sowie Anzeichen von Zysten in den Epiphysen der Knochen beobachtet. Die Patienten bemerken erhebliche Bewegungseinschränkungen im Hüftgelenk, das Vorhandensein eines Knirschens während der Bewegungen, Schmerzen und Atrophie der Oberschenkelmuskulatur unterschiedlicher Schwere können verfolgt werden.
- Grad 3 - Der Gelenkspalt ist um mehr als 60% reduziert oder fehlt vollständig, und Osteophyten nehmen eine große Fläche ein und sind groß, subchondrale Zysten werden beobachtet. Das Hüftgelenk ist steif, die Schmerzen können unerträglich werden.
Diagnose
Das Auftreten von Schmerzen und anderen Symptomen, die für Arthrose der Hüftgelenke charakteristisch sind, ist der Grund für die Kontaktaufnahme mit einem Orthopäden. Der Arzt wird aufgrund der während des Gesprächs und der Untersuchung erhaltenen Daten in der Lage sein, dies zu vermuten, insbesondere wenn Sie in der Vergangenheit Hüft- oder Beckenverletzungen erlitten haben.
Das Vorliegen einer Arthrose des Hüftgelenks wird durch Schmerzen angezeigt, deren Intensität über mehrere Jahre zunimmt. Viel seltener kommt es zu einer raschen Entwicklung degenerativ-dystrophischer Veränderungen, wenn mehrere Monate vom Auftreten der ersten Anzeichen bis zu einem starken dauerhaften Schmerzsyndrom vergehen. Sie ist gekennzeichnet durch verstärkte Schmerzen beim Stehen oder bei körperlicher Arbeit. Typisch für die Arthrose ist außerdem das Vorhandensein einer Morgensteifigkeit, die bis zu einer halben Stunde anhält und auch nach längerer Immobilität auftritt. Allmählich kommt es zu einer Zunahme von Bewegungseinschränkungen und Verformungen des Hüftgelenks, die der Orthopäde in späteren Entwicklungsstadien bei der Untersuchung feststellen kann.
Allen Patienten werden jedoch zwangsläufig instrumentelle Untersuchungsmethoden zugewiesen, mit deren Hilfe das Vorhandensein einer Arthrose der Hüfte bestätigt und deren Grad festgestellt sowie von einigen anderen Erkrankungen mit ähnlichen Symptomen unterschieden werden kann. In der Regel erfolgt die Diagnose mit:
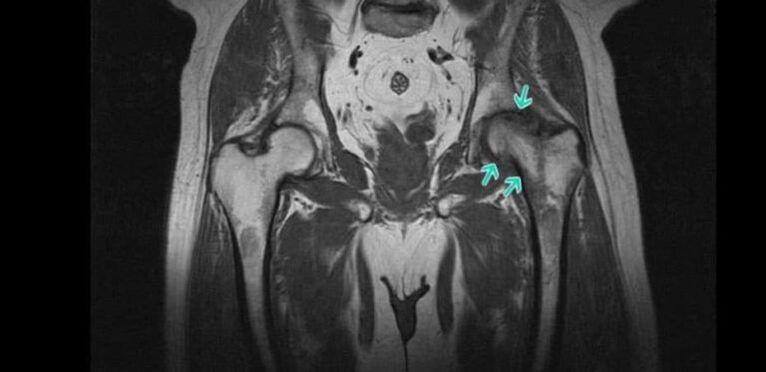
- Röntgen - ermöglicht es Ihnen, die wichtigsten Anzeichen von Arthrose zu erkennen, insbesondere die Verengung des Gelenkspalts und das Vorhandensein von Osteophyten. In letzter Zeit ist die CT jedoch zu einer informativeren Forschungsmethode geworden, die es ermöglicht, den Zustand des Hüftgelenks genauer zu beurteilen.
- Die Magnetresonanztomographie ist eine sehr informative Methode zur Diagnose verschiedener Veränderungen des Zustands von Weichteilstrukturen, einschließlich des Knorpelgewebes, die es ermöglicht, die geringsten Anzeichen einer hyalinen Knorpeldegeneration zu erkennen.
Außerdem können Patienten Labortests verschrieben werden, einschließlich KLA, OAM, ein biochemischer Bluttest usw. Sie müssen Begleiterkrankungen feststellen, die Voraussetzungen für die Entstehung einer sekundären Arthrose des Hüftgelenks geschaffen haben.
Behandlung von Arthrose des Hüftgelenks ohne Operation
Die Behandlung degenerativ-dystrophischer Veränderungen des Hüftgelenks durch konservative Therapiemethoden ist nur bei Arthrose ersten und zweiten Grades möglich. Durch die verordneten Maßnahmen kann der Zustand des Patienten verbessert, das Fortschreiten der Erkrankung gestoppt oder zumindest verlangsamt und somit die Arbeitsfähigkeit erhalten werden. Sie können aber nicht zu einer vollständigen Rückbildung der bereits eingetretenen Veränderungen im Gelenk führen.
Heute wird im Rahmen der konservativen Behandlung der Arthrose des Hüftgelenks Folgendes verschrieben:
- Drogen Therapie;
- Bewegungstherapie;
- Physiotherapie.
Darüber hinaus wird den Patienten empfohlen, bestimmte Anpassungen des Lebensstils vorzunehmen. Bei Vorhandensein von Übergewicht lohnt es sich also, Maßnahmen zu ergreifen, um es zu reduzieren, dh das Maß an körperlicher Aktivität zu erhöhen und die Art der Ernährung zu überdenken. Wenn der Patient aktiv Sport treibt und das Gelenk überlastet, was zu einem Mikrotrauma führt, wird empfohlen, die Trainingsintensität zu reduzieren.
medizinische Therapie
Die medikamentöse Therapie der Arthrose des Hüftgelenks ist immer komplex und umfasst Medikamente aus verschiedenen Gruppen, die darauf abzielen, die Schwere der Krankheitssymptome zu verringern und den Ablauf von Stoffwechsel- und anderen Prozessen im Gelenk zu verbessern. Es ist:
- NSAIDs - Medikamente mit entzündungshemmender und analgetischer Wirkung, die sowohl oral als auch in Form lokaler Wirkstoffe hergestellt werden, sodass Sie die effektivste und bequemste Anwendungsoption auswählen können.
- Kortikosteroide - Medikamente, die starke entzündungshemmende Eigenschaften haben und in den meisten Fällen in Form einer injizierbaren Lösung verwendet werden, da sie bei der Wahl einer systemischen Therapie die Entwicklung unerwünschter Nebenwirkungen hervorrufen;
- Chondroprotektoren - Medikamente, die auf der Grundlage natürlicher Bestandteile von Knorpelgewebe synthetisiert werden, die vom Körper zu seiner Wiederherstellung verwendet werden (für lange Kurse verschrieben);
- Muskelrelaxanzien - Medikamente gegen Muskelkrämpfe, die Schmerzen unterschiedlicher Schwere verursachen;
- B-Vitamine - helfen, die Nervenleitung zu verbessern, die für die Entwicklung des Karpaltunnelsyndroms erforderlich ist;
- Präparate, die die Mikrozirkulation verbessern - helfen, die Intensität der Durchblutung im betroffenen Bereich zu erhöhen, was zu einer Erhöhung der Stoffwechselrate führt und zur Wiederherstellung beschädigter Knorpel beiträgt.
Wenn Begleiterkrankungen festgestellt werden, ist die Konsultation verwandter Fachärzte und eine entsprechende Behandlung angezeigt.
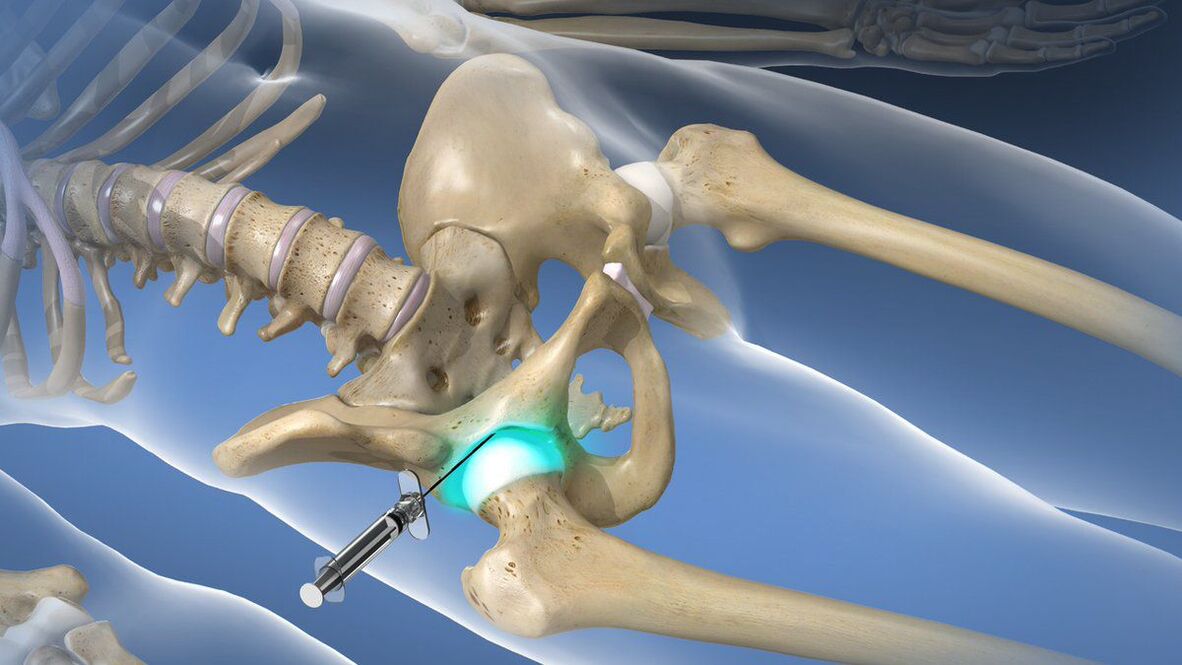
Bei einem sehr starken und schwächenden Schmerzsyndrom, das nicht mit Hilfe von verschriebenen NSAIDs beseitigt werden kann, können intraartikuläre oder periartikuläre Blockaden durchgeführt werden. Dabei wird ein Lokalanästhetikum in Kombination mit einem Kortikosteroid direkt in die Gelenkhöhle gespritzt, was schnell zu einer Verbesserung des Wohlbefindens führt. Eingriffe dieser Art dürfen jedoch nur in einer medizinischen Einrichtung von einem qualifizierten Facharzt durchgeführt werden, da sonst ein hohes Komplikationsrisiko besteht.
Bewegungstherapie

Physiotherapeutische Übungen spielen eine der Hauptrollen in der nicht-chirurgischen Behandlung von Hüftarthrose, sowohl in ihrer idiopathischen als auch in ihrer posttraumatischen Form. Eine Reihe von Übungen sollte jedoch individuell ausgewählt werden, wobei die Art der vorherigen Verletzung, der körperliche Entwicklungsstand des Patienten und die bestehenden Begleiterkrankungen zu berücksichtigen sind.
Die Bewegungstherapie sollte täglich unter angenehmen Bedingungen ohne Eile durchgeführt werden. Alle Bewegungen sollten reibungslos und ohne Ruckeln ausgeführt werden, um das bereits deformierte Hüftgelenk nicht zu beschädigen. Dies ermöglicht:
- die Intensität des Schmerzsyndroms reduzieren;
- die Beweglichkeit der Gelenke erhöhen;
- das Risiko einer Muskelatrophie verringern;
- erhöhen die Intensität der Durchblutung und Stoffwechselprozesse.
Physiotherapie
Um die Wirksamkeit der verschriebenen Maßnahmen zu erhöhen, wird Patienten mit Arthrose des Hüftgelenks häufig empfohlen, sich einer Reihe von physiotherapeutischen Verfahren zu unterziehen. Traditionell werden diejenigen ausgewählt, die entzündungshemmende, antiödematöse und analgetische Wirkungen haben. Es ist:
- Ultraschalltherapie;
- Elektrophorese;
- Magnettherapie;
- Lasertherapie;
- Stoßwellentherapie usw.
In einigen Fällen ist ein Plasmolifting angezeigt, dh das Einbringen des eigenen Blutplasmas des Patienten, gereinigt und mit Blutplättchen gesättigt. Dazu wird venöses Blut entnommen, das anschließend zentrifugiert wird. Infolgedessen wird es in Erythrozytenmasse und Plasma unterteilt, das zur Behandlung von degenerativ-dystrophischen Veränderungen im Hüftgelenk verwendet wird.
Operation bei Arthrose des Hüftgelenks
Wenn eine Arthrose des Hüftgelenks dritten Grades diagnostiziert wird, ist ein chirurgischer Eingriff für Patienten angezeigt. Sie kann auch bei Unwirksamkeit einer konservativen Therapie und anhaltenden Schmerzen und Bewegungseinschränkungen bereits im zweiten Stadium der Krankheitsentwicklung durchgeführt werden.
Im Allgemeinen sind die Indikationen für eine Hüftoperation:
- eine signifikante Abnahme der Größe des Gelenkraums;
- das Vorhandensein von starken und anhaltenden Schmerzen;
- erhebliche Mobilitätseinschränkungen.
Die effektivste und sicherste Operation bei Arthrose des Hüftgelenks ist die Endoprothetik. Heute ist es unabhängig von den Gründen für seine Entwicklung als Goldstandard für die Behandlung dieser Pathologie anerkannt. Das Wesen dieser Art von chirurgischem Eingriff besteht darin, einen Teil oder alle Komponenten des Hüftgelenks durch künstlich hergestellte Endoprothesen zu ersetzen. Die Prothesen selbst bestehen aus biokompatiblen Materialien und sind langlebig.
Seine Installation ermöglicht es Ihnen, die normale Beweglichkeit des pathologisch veränderten Hüftgelenks vollständig wiederherzustellen, Schmerzen zu beseitigen und dem Patienten die Möglichkeit zu geben, ein erfülltes Leben zu führen. Die Art der Endoprothetik wird für jeden Patienten individuell nach dem Grad der Zerstörung verschiedener Gelenkkomponenten ausgewählt.
Am effektivsten ist die totale oder totale Hüftendoprothetik. Sie besteht aus dem Ersatz des gesamten Gelenks durch eine künstliche Endoprothese, also der Hüftpfanne, des Hüftkopfes und seines Halses. Solche Prothesen können 15-30 Jahre ununterbrochen dienen und die Wiederherstellung des vollen Funktionsvolumens des Gelenks garantieren.
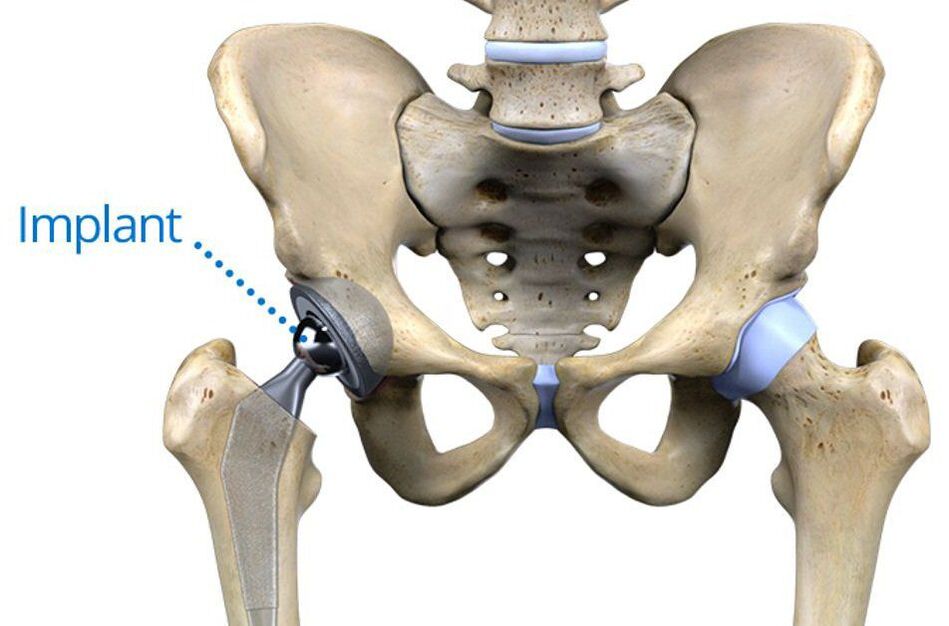
Sie werden zementfrei oder mit Hilfe von Spezialzement eingebaut. Die erste Methode ist eher für junge Patienten geeignet, da sie darin besteht, die Prothese im Becken zu fixieren, während sie in die Schwammschicht des eigenen Knochens einwächst. Für ältere Menschen ist die Methode des Einsetzens einer Endoprothese mit Zement geeigneter, der das künstliche Material auch bei Osteoporose fest mit den Knochenoberflächen verbindet.
Wenn der normale hyaline Knorpel, der die Oberfläche des Acetabulums auskleidet, erhalten bleibt, kann den Patienten eine Teilarthroplastik angeboten werden. Seine Essenz besteht darin, nur Kopf und Hals des Femurs durch eine Endoprothese zu ersetzen. Heute gibt es zwei Arten solcher Strukturen: monopolar und bipolar.
Erstere sind weniger zuverlässig, nach deren Einbau ist später eine Totalendoprothetik notwendig. Denn der ausgetauschte künstliche Hüftkopf reibt bei Bewegungen direkt am Gelenkknorpel der Hüftpfanne und verschleißt dadurch schneller.
Bipolare Endoprothesen haben einen solchen Nachteil nicht, da bei ihnen der künstliche Hüftkopf bereits in einer speziellen Kapsel eingeschlossen ist, die sich neben dem Acetabulum befindet. Daher verformt sich der sie bedeckende Knorpel nicht, da die Kapsel als eine Art Stoßdämpfer und künstlicher Ersatz des natürlichen hyalinen Knorpels des Hüftkopfes dient.

Unabhängig von der Art des durchgeführten Stentgrafts ist jedoch bei allen Patienten eine postoperative Rehabilitation indiziert. Es besteht in der Ernennung von medikamentöser Therapie, Bewegungstherapie und therapeutischer Massage. Die Erholungszeit hängt von individuellen Merkmalen ab. Es ist jedoch wichtig, sich daran zu erinnern, dass die Wirksamkeit der Operation direkt von der Qualität der Einhaltung der Empfehlungen des Arztes während der Rehabilitationsphase abhängt.
Somit ist die Arthrose des Hüftgelenks eine häufige Erkrankung des Bewegungsapparates, die auch ohne direkte Voraussetzungen für ihre Entstehung auftreten kann. Diese Pathologie kann nicht nur zu starken Schmerzen, sondern auch zu Behinderungen führen, daher ist es wichtig, sie zu diagnostizieren und Maßnahmen zu ergreifen, um ihr Fortschreiten bereits bei den ersten Anzeichen zu stoppen. Der aktuelle Entwicklungsstand der Medizin ermöglicht es jedoch, fortgeschrittene Fälle von Arthrose des Hüftgelenks zu bewältigen und die volle Bewegungsfreiheit wiederherzustellen sowie starke Schmerzen dauerhaft zu beseitigen.


















